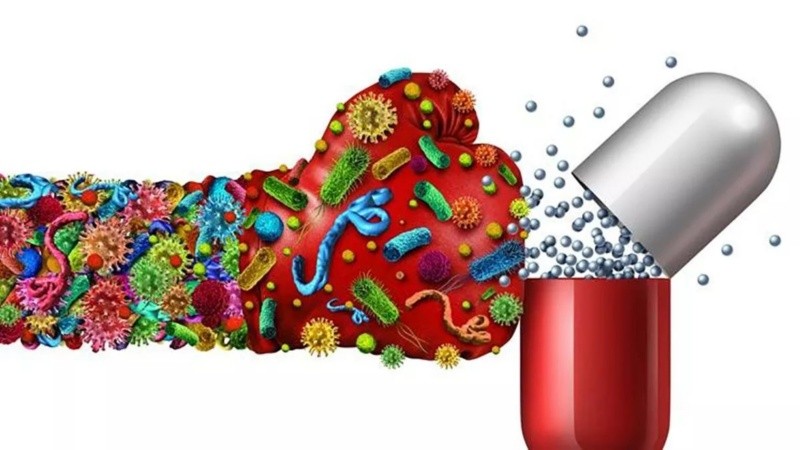
Desde la Organización Mundial de la Salud (OMS) compartieron una nueva lista de patógenos bacterianos prioritarios correspondiente a 2024. Allí dieron a conocer 15 familias de bacterias resistentes a antibióticos clasificadas en tres categorías -crítica, alta y media- para facilitar las prioridades. A partir de compartir esta lista, se busca proporcionar orientaciones para obtener nuevos tratamientos necesarios para frenar la propagación de resistencias a antimicrobianos.
Resistencias a antimicrobianos
Estas situaciones ocurren cuando los fármacos pierden su actividad contra bacterias, virus, hongos o parásitos y, como consecuencia, las enfermedades son más graves aumentando el riesgo de que se propaguen y transmitan a más personas, lo que causa mayor morbimortalidad.
La principal causa de la aparición de resistencias consiste en el uso excesivo, innecesario e indebido de antimicrobianos. En la lista compartida, también se incorporaron pruebas e información proporcionada por expertos que será útil para llevar adelante la investigación y desarrollo de nuevos antibióticos, así como fomentar la coordinación internacional e impulsar la innovación.
La Subdirectora General interina de la OMS para la Resistencia a los Antimicrobianos, Yukiko Nakatani, indicó: "Para elaborar la lista de patógenos bacterianos prioritarios se ha determinado la carga mundial de infecciones por bacterias farmacorresistentes y se ha analizado su repercusión en la salud pública. Por ello, esta lista es fundamental para orientar la inversión y superar los obstáculos que dificultan la obtención de nuevos antibióticos y el acceso a ellos. La amenaza de la resistencia a los antimicrobianos ha aumentado desde la publicación de la primera lista en 2017, lo cual mina la eficacia de numerosos antibióticos y puede echar por tierra muchos logros de la medicina moderna".
Los patógenos
Los patógenos de prioridad crítica, como las bacterias gramnegativas resistentes a los antibióticos de último recurso y Mycobacterium tuberculosis resistente al antibiótico rifampicina, son amenazas muy peligrosas en todo el mundo a causa de la incidencia de las enfermedades que provocan y de su capacidad de resistir los tratamientos y transmitir las resistencias a otras bacterias. Las bacterias gramnegativas pueden encontrar nuevas formas de resistir los tratamientos y transferir a otras bacterias material genético que las hace también resistentes.
En cuanto a patógenos de alta prioridad, como Salmonella y Shigella, se estudió que causan mucha morbimortalidad en países de ingresos medianos y bajos, al igual que Pseudomonas aeruginosa y Staphylococcus aureus, que ocasionan problemas importantes en los establecimientos de salud. A su vez, Neisseria gonorrhoeae y Enterococcus faecium farmacorresistentes, entrañan problemas específicos para la salud pública, como infecciones persistentes y resistencia a varios antibióticos, por lo que requieren intervenciones de salud pública y estudios específicos.
Entre los patógenos de prioridad media figuran los estreptococos de los grupos A y B (que se han añadido a la lista en 2024), Streptococcus pneumoniae y Haemophilus influenzae, que dan lugar a una elevada carga de morbilidad. Estos patógenos requieren una mayor vigilancia, sobre todo en las poblaciones vulnerables, como los niños y los ancianos, en especial en los lugares con pocos recursos.
Un enfoque integral
En la lista de 2024 también se hace hincapié en la necesidad de adoptar un enfoque integral de la salud pública para hacer frente a la resistencia a los antimicrobianos, que incluya el acceso universal a medidas de calidad y asequibles para prevenir, diagnosticar y tratar correctamente las infecciones. Esto se explica en el enfoque de la OMS centrado en las personas para combatir la resistencia a los antimicrobianos y en el conjunto básico de intervenciones en esta esfera, lo cual es fundamental para atenuar las repercusiones de la resistencia a los antimicrobianos en la salud pública y la economía.
La nueva lista 2024
En la lista de 2024 se han eliminado cinco combinaciones de patógenos y antibióticos incluidas en la lista de 2017 y se han añadido cuatro combinaciones nuevas. Las enterobacteriales resistentes a las cefalosporinas de tercera generación figuran en un grupo independiente dentro de la categoría de prioridad crítica, lo que pone de manifiesto su carga de morbimortalidad y la necesidad de aplicar intervenciones específicas para hacerles frente, sobre todo en los países de ingresos bajos y medianos.
Además, la infección por Pseudomonas aeruginosa resistente a los carbapenémicos se ha trasladado de la categoría crítica a la de prioridad alta para reflejar los informes recientes que muestran la reducción de las resistencias a nivel mundial. A pesar de ello, sigue siendo importante invertir en I+D y en otras estrategias de prevención y control de esta infección, habida cuenta de la elevada carga que supone en algunas regiones.
Prioridad crítica:
-Acinetobacter baumannii resistente a los carbapenémicos.
-Enterobacteriales resistentes a las cefalosporinas de tercera generación.
-Enterobacteriales resistentes a los carbapenémicos.
-Mycobacterium tuberculosis resistente a la rifampicina (que se ha incluido tras efectuar un análisis independiente con criterios adaptados paralelamente y tras la posterior aplicación de una matriz adaptada de análisis para decidir en función de varios criterios).
Prioridad alta:
-Salmonella Typhi resistente a las fluoroquinolonas.
-Shigella spp. resistente a las fluoroquinolonas.
-Enterococcus faecium resistente a la vancomicina.
-Pseudomonas aeruginosa resistente a los carbapenémicos.
-Salmonelas no tifoideas resistentes a las fluoroquinolonas.
-Neisseria gonorrhoeae resistente a las cefalosporinas de tercera generación y/o a las fluoroquinolonas.
-Staphylococcus aureus resistente a la meticilina .
Prioridad media:
-Estreptococos del grupo A resistentes a los macrólidos.
-Streptococcus pneumoniae resistente a los macrólidos.
-Haemophilus influenzae resistente a la ampicilina.
-Estreptococos del grupo B resistentes a los macrólidos .
Los cambios introducidos con respecto a 2017 reflejan la dinámica de la resistencia a los antimicrobianos, que obliga a adaptar las intervenciones. Para poder usar esta lista como herramienta en todo el mundo, se debe adaptar a los contextos nacionales y regionales teniendo en cuenta las variaciones regionales en la distribución de los patógenos y en la carga de las resistencias.
Fuente: OMS/WHO.